



Para entender las enfermedades que abarca el cáncer, se han establecido diversas clasificaciones o tipos de cáncer: según el tejido o tipo de célula del que se origina el tumor, por su ubicación en el organismo (el órgano donde aparece) y por su grado y estadio de avance.
Cada forma de clasificación aporta información valiosa sobre cómo puede comportarse el cáncer y qué tratamientos pueden ser más adecuados. A continuación, exploraremos en detalle cada tipo de clasificación, con ejemplos concretos y su impacto en la enfermedad de cada persona.
Una forma fundamental de clasificar los tipos de cáncer es por el tipo de tejido o célula donde se originan. El tipo de célula tumoral de origen determina en gran parte el comportamiento del tumor y las terapias que se aplican. Según la histología (es decir, el tejido/célula original), los tumores se agrupan en las siguientes categorías principales: carcinomas, sarcomas, cánceres hematológicos (leucemias, linfomas y mielomas) y tumores del sistema nervioso central:
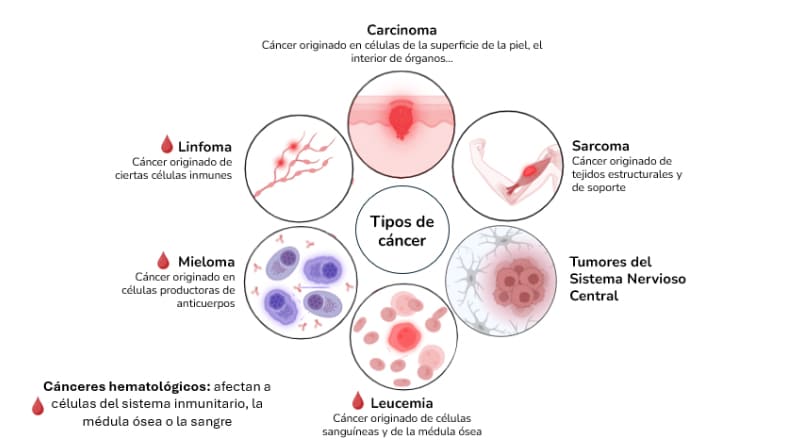
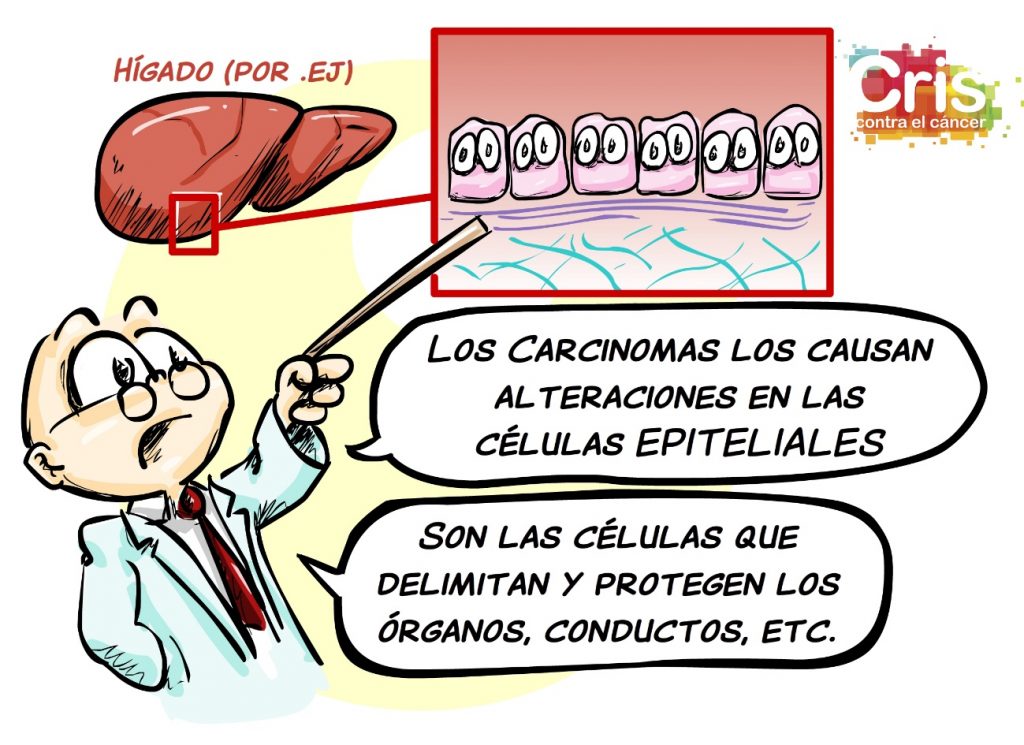
Los carcinomas son cánceres originados en células epiteliales, que son las células que recubren la superficie de la piel, y el interior de órganos y conductos del cuerpo. Cuando surge un tumor en esos epitelios, se denomina carcinoma. Este es el tipo de cáncer más común en adultos, ya que muchos de los tumores más frecuentes (como los de pulmón, mama, colon, próstata o piel) son carcinomas que derivan de células epiteliales de esos órganos.
Dentro de los carcinomas existen subtipos, dependiendo del epitelio concreto que origine el tumor: por ejemplo, un carcinoma escamoso proviene de células escamosas (planas) como las de la piel, mientras que un adenocarcinoma se origina en células que de un epitelio que suele liberar sustancias (como las glándulas mamarias o la mucosa del colon).
No obstante, esta respuesta puede depender de su órgano de origen. Por ejemplo, un carcinoma de pulmón y un carcinoma de colon son ambos carcinomas, pero cada uno requerirá estrategias de tratamiento distintas; aun así, comparten características típicas de los carcinomas, como la tendencia a crecer localmente y potencial de diseminarse vía linfática o sanguínea si no se tratan a tiempo.
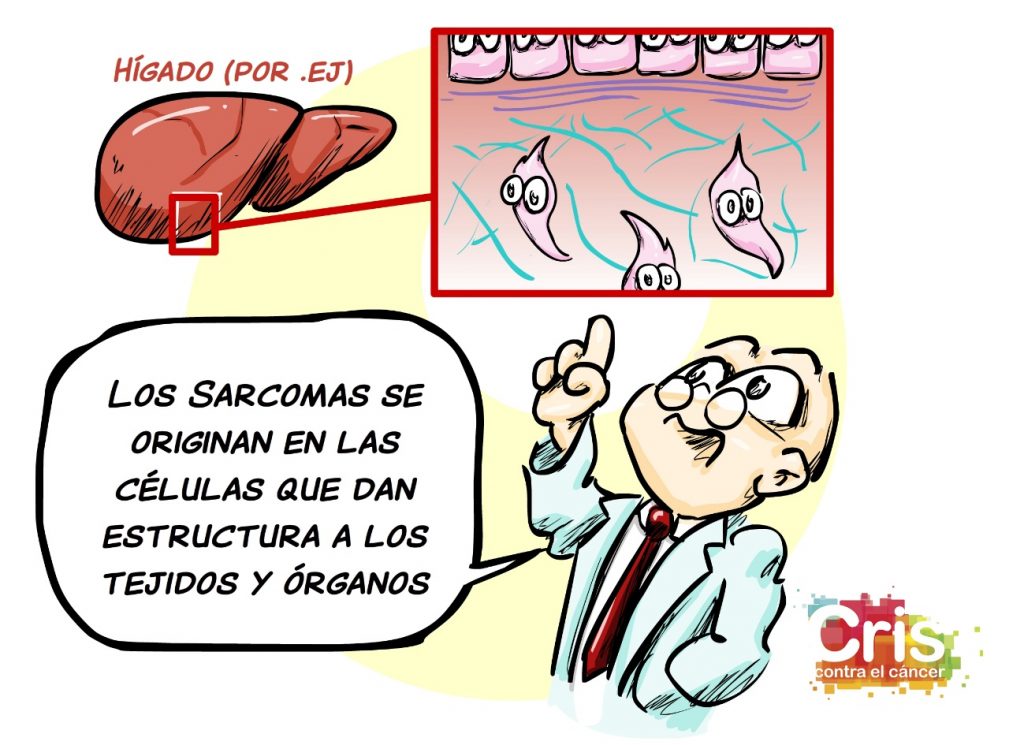
Los sarcomas son uno de los tipos de cáncer que se originan en tejidos conectivos o mesenquimales del cuerpo, es decir, en las células que dan estructura y soporte a órganos y tejidos. Podríamos decir que si los carcinomas afectan a las “paredes” celulares de los órganos, los sarcomas afectan al “andamiaje” del organismo. En este grupo están los tumores de hueso, cartílago, músculo, grasa, tendones o tejido fibroso. Algunos ejemplos son el osteosarcoma (cáncer de hueso), el condrosarcoma (de cartílago) o los sarcomas de tejido blando como el liposarcoma (de tejido graso) o el leiomiosarcoma (de músculo liso).
Como son poco habituales, esto puede dificultar el diagnóstico temprano. Además, suelen requerir tratamientos muy especializados. En general, los sarcomas tienden a extenderse por vía sanguínea y pueden formar metástasis a distancia (por ejemplo, en pulmones) más rápidamente que muchos carcinomas, por lo que un diagnóstico y tratamiento tempranos son cruciales.
Los cánceres hematológicos son aquellos que afectan a las células de la sangre, médula ósea y sistema linfático. A diferencia de los carcinomas y sarcomas, estos cánceres no siempre forman masas tumorales sólidas, ya que involucran células circulantes o del sistema inmunitario.
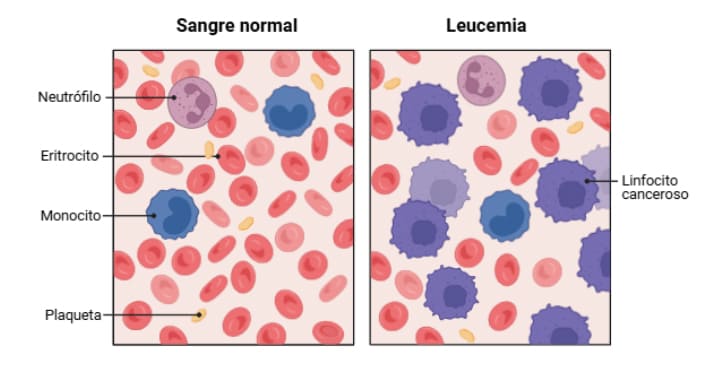
Comparación entre la sangre de una persona sana y otra enferma de leucemia. Se observan células sanguíneas como plaquetas, glóbulos rojos (eritrocitos) y glóbulos blancos (neutrófilos, monocitos, linfocitos…), que son desplazadas por linfocitos cancerosos en la leucemia.
Dado que las células sanguíneas se mueven por todo el cuerpo, las leucemias por lo común no forman tumores sólidos definidos en un órgano específico. Se suelen clasificar según el tipo de célula afectada (linfocitos, mielocitos, etc.) y su velocidad de progresión (si es muy rápida agudas, si se extiende en el tiempo crónicas).
Suelen presentarse con síntomas como anemia sin causa clara, infecciones frecuentes o sangrados (por la afectación de la médula ósea). El diagnóstico se realiza con análisis de sangre, biopsias y estudios genéticos.
El tratamiento de las leucemias suele estar dirigido a todo el organismo, dado que las células malignas están diseminadas desde fases tempranas.
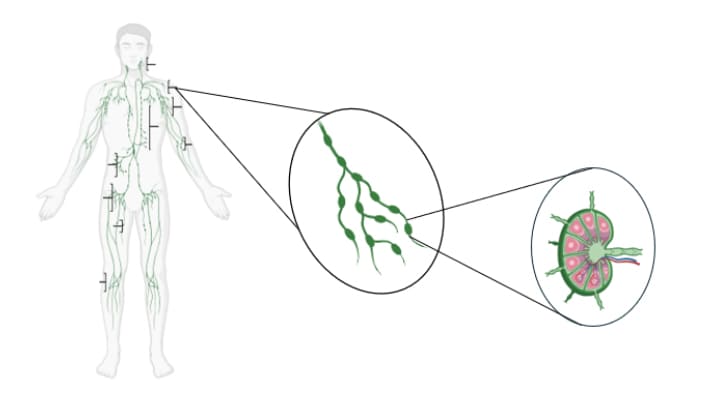
Sistema linfático y localizaciones principales de ganglios en el organismo. Detalle de grupo de ganglios y de un ganglio linfático individual
Los linfomas se producen cuando ciertos glóbulos blancos presentes en este sistema linfático, llamados linfocitos, crecen de forma descontrolada, acumulándose en ganglios y otros órganos del sistema inmunitario (timo, bazo…).
Los síntomas más comunes son ganglios inflamados, fiebre sin causa, sudores nocturnos o pérdida de peso. Aunque no siempre se conocen las causas, factores como un sistema inmune debilitado, ciertas infecciones, la edad o la exposición a sustancias químicas pueden aumentar el riesgo.
El tratamiento varía según el tipo y puede incluir quimioterapia, radioterapia, inmunoterapia, terapias dirigidas, trasplante de médula o CAR-T [link Tratamientos]. Gracias a la investigación, la supervivencia ha mejorado mucho, especialmente con terapias más personalizadas y precisas.
Más allá de las categorías anteriores, existen los tumores que se originan en el sistema nervioso central (SNC), es decir, en el cerebro o la médula espinal. Estos no encajan exactamente en “carcinomas” o “sarcomas” tradicionales, ya que el tejido nervioso es muy especializado.

En el SNC, las neuronas (células nerviosas) rara vez se dividen, por lo que la mayoría de tumores cerebrales provienen de las células que ayudan al funcionamiento de las neuronas. Por ejemplo, las células gliales (o glía) – que sustentan y protegen a las neuronas – pueden dar origen a tumores llamados gliomas. Un ejemplo es el glioblastoma multiforme, un tipo de glioma de alto grado, muy agresivo.
Otras células de soporte como las meninges (membranas que envuelven y protegen el cerebro) pueden generar tumores como el meningioma. También existen tumores de células nerviosas embrionarias en niños, como el meduloblastoma en el cerebelo.
El problema de estos tumores radica en su localización: incluso lesiones pequeñas pueden tener efectos graves por comprimir áreas cerebrales vitales. El tratamiento suele involucrar cirugía, radioterapia y quimioterapia especializada que consiga atravesar las diversas barreras que protegen al cerebro. La clasificación de los tumores cerebrales se basa tanto en el tipo de célula (ej. astrocitoma, oligodendroglioma) como en su grado de malignidad (que veremos más adelante).
En conjunto, la clasificación de un cáncer según la célula que lo causa (carcinoma, sarcoma, hematológico, etc.) orienta el manejo médico. Determinar el tipo histológico es uno de los primeros pasos tras el diagnóstico de cáncer.
Otra forma común de categorizar los cánceres es según el órgano o la localización del cuerpo donde se origina el tumor. En el lenguaje cotidiano y en las estadísticas de salud pública, suele hablarse del cáncer por su ubicación: por ejemplo, cáncer de mama, cáncer de pulmón, cáncer de colon, cáncer de próstata, etc.
Esta clasificación anatómica se refiere al sitio inicial donde apareció el cáncer. Es importante destacar que la ubicación anatómica y el tipo de célula a menudo se combinan para describir completamente un cáncer. Por ejemplo, un diagnóstico podría ser “carcinoma ductal de mama en estadio II”: “mama” indica la ubicación, “carcinoma ductal” el tipo histológico específico y “estadio II” el grado de extensión.
La clasificación por su ubicación es útil porque cada órgano puede desarrollar formas de cáncer con características, síntomas y pronósticos únicos. También permite comprender la distribución de la enfermedad en la población.
En España, se observan tendencias similares para los diferentes tipos de cáncer. Es esencial estudiar la incidencia de enfermedad por localización anatómica, pues estos datos resultan claves a la hora de planificar programas de detección precoz (por ejemplo, mamografías para cáncer de mama, colonoscopias para cáncer colorrectal, etc.).
Esta clasificación del cáncer por su ubicación anatómica nos permite entender qué órganos están más afectados y dirigir estrategias de salud pública (prevención, detección). Además, cada ubicación tiene sus guías clínicas: por ejemplo, el manejo del cáncer de pulmón difiere bastante del manejo del cáncer de colon.
No obstante, dentro de cada ubicación puede haber distintos tipos histológicos (un cáncer de riñón puede ser carcinoma de células renales, o un sarcoma renal mucho más raro; un cáncer de piel puede ser carcinoma basocelular, espinocelular o melanoma, etc.), por lo que ambas clasificaciones (por origen celular y por órgano) se complementan para dar el diagnóstico completo.
Además de saber qué tipo de células componen el cáncer y dónde está localizado, es crucial clasificar un cáncer según su grado histológico y su estadio de extensión. Estas dos características ayudan a evaluar la agresividad del tumor y planificar el tratamiento más adecuado.
Se refiere a cómo de diferente (o parecido) es el aspecto de las células cancerosas respecto a las células normales del tejido de origen, cuando son observadas al microscopio.
En términos médicos, esto corresponde al nivel de diferenciación de las células tumorales. Un grado 1 (bajo grado) significa que las células aún se parecen bastante a las normales del tejido donde se originaron (están bien diferenciadas), mientras que un grado 3 o 4 (alto grado) implica que las células son muy anormales o primitivas (poco diferenciadas o indiferenciadas).
El grado se determina examinando una muestra de biopsia del tumor por un patólogo, quien asigna un número de grado en el informe patológico.
En general, mientras más alto es el grado, más rápido tiende a crecer y diseminarse el tumor. Por ejemplo, un tipo de cáncer como el carcinoma grado 1 puede crecer lentamente durante años, mientras que un carcinoma grado 4 suele ser más agresivo y propenso a invadir tejidos cercanos y enviar metástasis a distancia.
Se refiere a la extensión anatómica de la enfermedad en el organismo, es decir, cuánto ha crecido el tumor original y si se ha diseminado a ganglios linfáticos u otros órganos.
Determinar el estadio implica estudiar el tamaño del tumor, la afectación de ganglios linfáticos cercanos y la presencia de metástasis en otros lugares del cuerpo. Para la mayoría de cánceres sólidos se utiliza el sistema de estadificación TNM: T (tumor) describe el tamaño o invasión del tumor primario, N (nodes) indica si hay ganglios linfáticos afectados, M (metastasis) señala si el cáncer se ha propagado a otros órganos.
Combinando esos factores, se asigna un estadio clínico generalmente expresado en números romanos: I, II, III o IV (a veces subdivididos en A, B, etc.). Un estadio I suele ser un tumor pequeño confinado al órgano de origen (sin ganglios afectados), estadio II y III indican tumores más grandes y/o con invasión local o ganglionar regional, y un estadio IV significa que existen metástasis a distancia (el cáncer se ha propagado a otros órganos).
Algunos cánceres también contemplan el estadio 0, que se usa para casos muy iniciales denominados carcinoma in situ (células confinadas a la capa donde se originaron, sin invadir capas profundas).
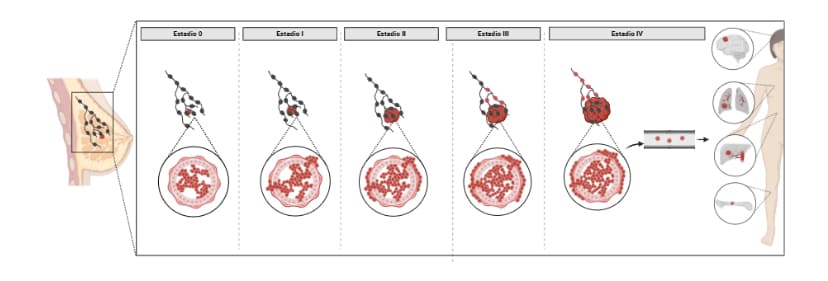
Estadios del cáncer de mama
No todos los cánceres se pueden estadificar con TNM; por ejemplo, las leucemias (cánceres de la sangre) no forman un tumor sólido primario, por lo que desde el inicio están en todo el cuerpo y no tienen estadio I-IV como tal. En su lugar, la extensión de leucemia se valora por otros criterios (contajes celulares, afectación de órganos, etc.). Lo mismo ocurre con algunos linfomas y cánceres cerebrales que usan sistemas de clasificación particulares. Con todo, para la mayoría de cánceres de órganos sólidos, la escala I-IV es muy útil para describir la situación.
La determinación del estadio se realiza mediante estudios como análisis de imagen (radiografías, tomografías, resonancias), exámenes físicos y, a menudo, cirugía o biopsias para evaluar extensión microscópica.
Muchas veces se define un estadio clínico antes de cualquier tratamiento (basado en pruebas de imagen y biopsias) y tras la cirugía se puede precisar un estadio patológico (basado en lo encontrado al extirpar el tumor y ganglios). Saber el estadio es fundamental porque guía las decisiones de tratamiento y permite estimar el pronóstico. Por ejemplo, un cáncer detectado en etapa I a menudo se puede tratar con cirugía curativa, mientras que el mismo cáncer en etapa IV quizás requiera terapia sistémica intensa.
Es decir, en la práctica médica, el grado y el estadio se utilizan en conjunto para definir cómo se tratará a la persona. Por ejemplo, para algunos pacientes con carcinoma de próstata de bajo grado y bajo estadio (tumor localizado y bien diferenciado), quizá sea razonable una vigilancia activa (observación estrecha sin tratamiento inmediato). En cambio, un paciente con cáncer gástrico grado alto y estadio II-III probablemente requerirá cirugía mayor y quimioterapia complementaria debido al riesgo de desarrollar metástasis.
El estadio del cáncer también tiene un impacto enorme en el pronóstico. Por lo general, cuanto más temprano es el estadio (I o II), mejores son las probabilidades de curación, mientras que en estadios avanzados (III con extensa afectación regional, o IV metastásico) la situación es más complicada. Las estadísticas clínicas reflejan esta realidad: por ejemplo, la supervivencia relativa a 5 años para cáncer de pulmón en países desarrollados es de alrededor del 55% cuando se detecta en su etapa más temprana (tumor pequeño y localizado), pero cae a apenas un 5% en casos en etapa muy avanzada con metástasis, con un promedio aproximado del 23% considerando todos los estadios.
Incluso en cánceres muy tratables como el de mama, existe una gran diferencia entre un tumor localizado (estadio I, supervivencia cercana al 99%) y uno diseminado a otros órganos (estadio IV, donde la supervivencia a 5 años ronda el 25-30%). Estas cifras enfatizan por qué la detección temprana (screening) y la estadificación precisa son tan importantes: identificar un cáncer en una etapa inicial puede salvar vidas.
Como hemos visto, los tipos de cáncer se pueden clasificar según diferentes aspectos, y cada enfoque nos brinda información valiosa:
Factores moleculares y genéticos propios del tumor (p.ej., mutaciones específicas) también juegan un rol clave en la medicina de precisión actual, permitiendo terapias dirigidas más allá de la clasificación tradicional. No obstante, la clasificación clásica por tipo, ubicación y etapa sigue siendo esencial para entender y combatir al cáncer. Conocer estos conceptos nos ayuda a comprender las decisiones médicas y la importancia de la prevención y el diagnóstico temprano.
La lucha contra esta enfermedad es un desafío multidimensional, pero gracias al conocimiento sobre los tipos de cáncer y su comportamiento, cada vez disponemos de más herramientas para prevenirlo, diagnosticarlo y tratarlo de la mejor manera posible.
Hazte socio de CRIS y apoya la investigación contra el cáncer
